
Книга «Записки врача», 1900 г.
Викентий Вересаев
Русский писатель,
переводчик, литературовед

 Отрывок из главы XVII
Отрывок из главы XVII
Года через полтора после моего приезда в Петербург меня позвал к себе на дом к больному ребенку один железнодорожный машинист. Он занимал комнату в пятом этаже, по грязной и вонючей лестнице. У его трехлетнего мальчика оказался нарыв миндалины; ребенок был рахитический, худенький и бледный; он бился и зажимал зубами ручку ложки, так что мне с трудом удалось осмотреть его зев. Я назначил лечение. Отец, — высокий, с косматой рыжей бородою, — протянул мне при уходе деньги; комната была жалкая и бедная, ребят куча; я отказался. Он почтительно и с благодарностью проводил меня.
Следующие два дня ребенок продолжал лихорадить, опухоль зева увеличилась, дыхание стало затрудненным. Я сообщил родителям, в чем дело, и предложил прорезать нарыв.
— Это как же, во рту, внутри резать? — спросила мать, высоко подняв брови.
Я объяснил, что операция эта совершенно безопасна.
— Ну, нет! У меня на это согласия нету! — быстро и решительно ответила мать.
Все мои убеждения и разъяснения остались тщетными.
— Я так думаю, что божья на это воля, — сказал отец. — Не захочет господь, так и прорезать не стоит, — все равно помрет. Где ж ему такому слабому перенесть операцию?
Я стал спринцевать ребенку горло.
— Сам уж теперь рот раскрывает, — грустно произнес отец.
— Нарыв, вероятно, сегодня прорвется, — сказал я. — Следите, чтобы ребенок во сне не захлебнулся гноем. Если плохо будет, пошлите за мною.
Я вышел в кухню. Отец стремительно бросился подать мне пальто.
— Уж не знаю, господин доктор, как вас и благодарить, — проговорил он. — Прямо, можно сказать, навеки нас обязываете.
Назавтра прихожу, звонюсь. Мне отворила мать, — заплаканная, бледная; она злыми глазами оглядела меня и молча отошла к плите.
— Ну, что ваш сынок? — спросил я.
Она не ответила, даже не обернулась.
— Помирает, — сдержанно произнесла из угла какая-то старуха.
Я разделся и вошел в комнату. Отец сидел на кровати; на коленях его ле жал бледный мальчик.
— Что больной? — спросил я.
Отец окинул меня холодным, безучастным взглядом.
— Уж не знаю, как и до утра дожил, — неохотно ответил он. — К обеду помрет.
Я взял ребенка за руку и пощупал пульс.
— Всю ночь материя шла через нос и рот, — продолжал отец. — Иной раз совсем захлебнется, — посинеет и закатит глаза; жена заплачет, начнет его трясти, — он на время и отойдет.
— Поднесите его к окну, посмотреть горло, — сказал я.
— Что его еще мучить! — сердито проговорила вошедшая мать. — Уж оставьте его в покое!
— Как вам не стыдно! — прикрикнул я на нее. — Чуть немножко хуже стало, — и руки уж опустили: помирай, дескать! Да ему вовсе и не так уж плохо.
Опухоль зева значительно опала, но мальчик, был сильно истощен и слаб. Я сказал родителям, что все идет очень хорошо, и мальчик теперь быстро оправится.
— Дай бог! — скептически улыбнулся отец. — А я так думаю, что вы его завтра и в живых уж не увидите.
Я прописал рецепт, объяснил, как давать лекарство, и встал.
— До свидания!
Отец еле удостоил меня ответом. Никто не поднялся меня проводить.
Я вышел возмущенный. Горе их было, разумеется, вполне законно и понятно: но чем заслужил я такое отношение к себе? Они видели, как я был ним внимателен, — и хоть бы искра благодарности! Когда-то в мечтах я наивно представлял себе подобные случаи в таком виде: больной умирает, ин близкие видят, как горячо и бескорыстно относился я к нему, и провожаю меня с любовью и признательностью.
— Не хотят, и не нужно! Больше не пойду к ним! — решил я.
Назавтра мне пришлось употребить все усилия воли, чтобы заставить себя пойти. Звонясь, я дрожал от негодования, готовясь встретить эту бессмысленную, незаслуженную мною ненависть со стороны людей, для которых я делал все, что мог.
Мне открыла мать, розовая, счастливая; мгновение поколебавшись, она вдруг схватила мою руку и крепко пожала ее. И меня удивило, какое у нее было хорошенькое, милое лицо, раньше я этого совсем не заметил. Ребенок чувствовал себя прекрасно, был весел и просил есть… Я ушел, сопровождаемый горячими благодарностями отца и матери.
Этот случай в первый раз дал мне понять, что если от тебя ждут спасения близкого человека и ты этого не сделал, то не будет тебе прощения, как бы ты ни хотел и как бы ни старался спасти его.
Клиническая задача
Продуктивный кашель:
подбираем терапию
 Изображение сгенерировано с помощью нейросети Midjourney
Изображение сгенерировано с помощью нейросети Midjourney

Девочка, 6 лет.
Жалобы: на кашель, «комок в груди», который не проходит после кашля, повышение температуры тела до 37,5°С.
Анамнез заболевания: заболела 2 дня назад вечером, когда поднялась температура до 37°С, на следующий день появился сухой кашель, на момент обращения кашель носит продуктивный характер. Со слов матери одышки, свистящего дыхания не было.
Физикальное обследование. Температура тела 37,1°С. Дыхание чистое, одышки не наблюдается, «свистящего» дыхания нет. Аускультативно в легких симметрично с обеих сторон выслушиваются рассеянные влажные хрипы, которые незначительно уменьшаются после откашливания.
Установлен диагноз: Острый бронхит.
Диагноз ОБ обычно клинический и основывается на данных анамнеза и совокупности симптомов, включающих кашель, рассеянные симметричные влажные и/или сухие хрипы при аускультации легких при субфебрильной (реже – фебрильной) лихорадке, отсутствии выраженной интоксикации. Клинические признаки бронхиальной обструкции (экспираторная одышка, свистящие хрипы, «свистящее» дыхание) в большинстве случаев отсутствуют [Бронхит у детей. Клинические рекомендации РФ 2021].

Следует ли назначить антибактериальную терапию?
Согласно Российским клиническим рекомендациям «Бронхит у детей» (2021), рекомендуются общая диета и обильное теплое питье (до 100 мл/кг/сутки), жаропонижающая терапия не показана, поскольку температура у девочки в данном клиническом случае не превышает 38 °С. Признаки бронхообструктивного синдрома также отсутствуют, поэтому назначение препаратов для лечения обструктивных заболеваний дыхательных путей не обосновано [1].

Какое лечение следует назначить?
Согласно Российским клиническим рекомендациям «Бронхит у детей» (2021), антибиотики в большинстве случаев острого бронхита бесполезны, поскольку не действуют на вирусы. Даже при отхаркивании густой мокроты желтого цвета антибиотики не всегда назначаются, поскольку чаще всего не ускоряют разрешение процесса и не облегчают состояние ребенка. Прием антибиотиков без необходимости может причинить вред, поскольку способствует появлению устойчивых бактерий и повышает риск развития нежелательных реакций [1].
При вязкой, трудно отделяемой мокроте рекомендуется назначение лекарственных средств группы «муколитические препараты», причем их не следует комбинировать с препаратами, обладающими противокашлевыми свойствами, затрудняющими выведение мокроты [1]. Из группы муколитических препаратов могут использоваться, например, амброксол, ацетилцистеин, карбоцистеин [1].
Наиболее ярким представителем группы мукорегуляторов является карбоцистеина лизиновая соль (КЛС) –Флуифорт.
Механизм мукорегулирующего действия карбоцистеина лизиновой соли связан с активацией сиаловой трансферазы, фермента бокаловидных клеток слизистой оболочки дыхательных путей. Активация этого фермента увеличивает продукцию кислых муцинов (сиаломуцинов), важнейшего структурного компонента слизи. Таким образом, карбоцистеина лизиновая соль нормализует количественное соотношение кислых муцинов (сиаломуцинов) и нейтральных муцинов (фукомуцинов) слизи, уменьшает количество нейтральных гликопептидов и увеличивает количество гидроксисиалогликопептидов. В результате восстанавливается нормальная вязкость и эластичность слизи [2]. Карбоцистеина лизиновая соль стимулирует транспорт хлоридов через эпителий слизистой оболочки дыхательных путей, что усиливает мукорегуляторный эффект, уменьшает объем слизи вырабатываемой бокаловидными клетками, стимулирует трансмембранную электропроводность респираторных клеток [3]. Карбоцистеин не оказывает непосредственного воздействия на структуру слизи в отличие от таких муколитических препаратов, как ацетилцистеин или эрдостеин. Помимо этого, происходит восстановление секреции иммунологически активного иммуноглобулина A (специфическая защита), увеличивается число сульфгидрильных групп (неспецифическая защита), улучшается мукоцилиарный клиренс [4].
При назначении Флуифорта в среднем со 2-го дня увеличивается объем выводимой мокроты, она становится заметно менее вязкой и легче откашливается. Хороший и стабильный муколитический эффект отмечается к 4-м суткам лечения (рис. 1) [5].
Рис. 1. Влияние Флуифорта на вязкость бронхиального секрета [4, 5].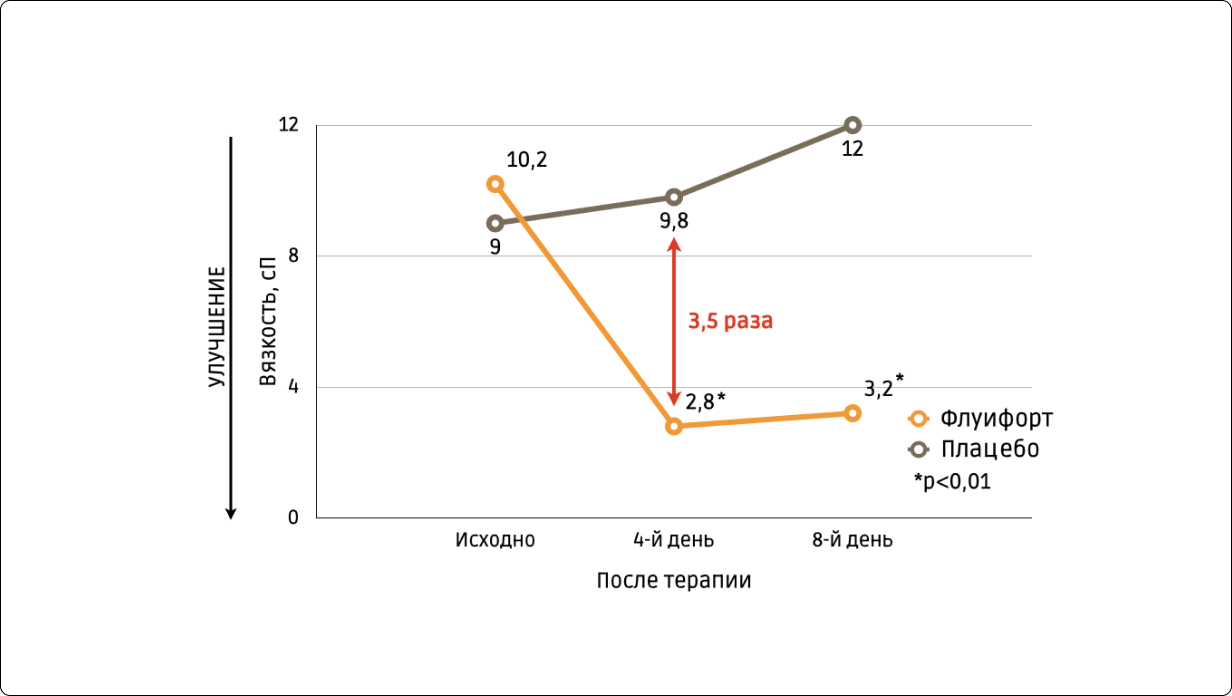
Результаты многоцентрового исследования, опубликованные Ю.Л. Мизерницким и соавт. [6], показали более высокую клиническую эффективность Флуифорта как мукоактивного препарата по сравнению с ацетилцистеином у детей с острыми и повторными респираторными инфекциями нижних дыхательных путей. У пациентов, получавших Флуифорт (рис. 2), быстрее уменьшались выраженность влажного кашля, объем и период продуцирования мокроты. Уже на 2-е сутки лечения была отмечена клиническая эффективность, а к 4–6-му дню лечения разница стала достоверной. В отличие от больных, получавших ацетилцистеин, почти в 2 раза снизилась продолжительность сухих (соответственно 3,87±0,92 и 1,75±0,24 дня; р=0,02) и влажных хрипов в легких (соответственно 3,6±0,85 и 1,57±0,24 дня; р=0,02). Это можно объяснить более выраженным мукорегуляторным эффектом карбоцистеина лизиновой соли при этой патологии.
Рис. 2. Длительность сухих и влажных хрипов в легких при ОРВИ [4, 6].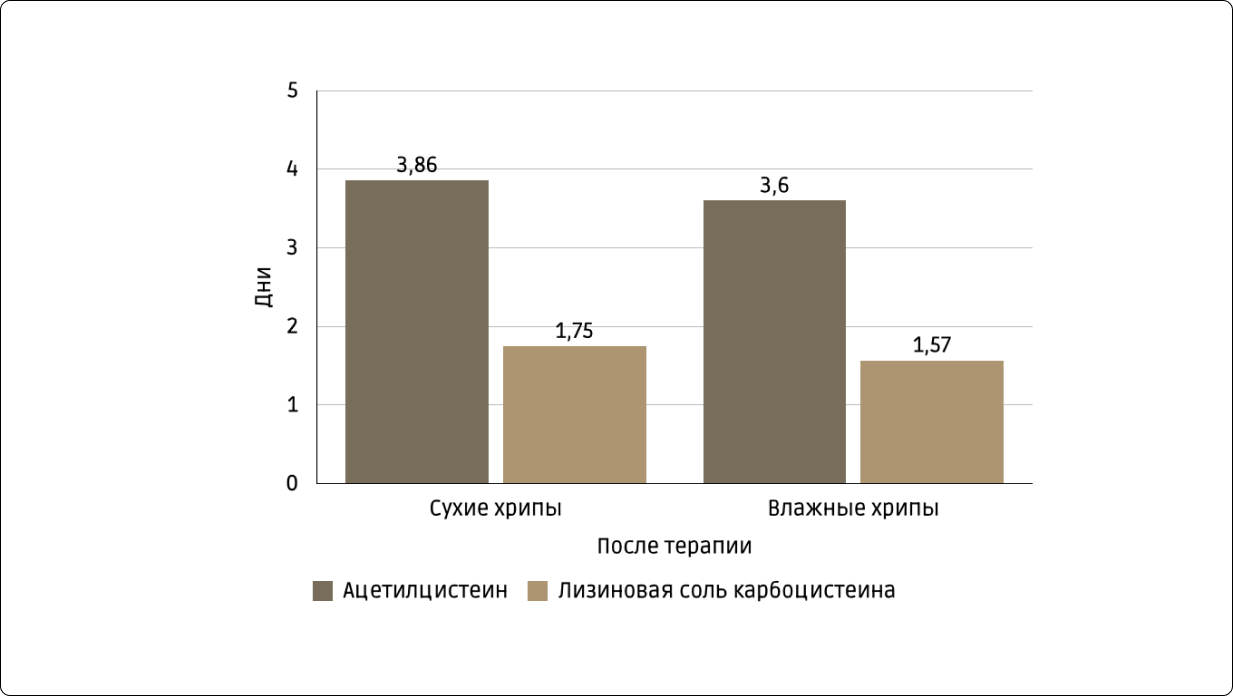
Следует отметить, что добавление лизина к молекуле карбоцистеина, с одной стороны, повысило эффективность препарата, а с другой – нейтрализовало кислую реакцию карбоцистеина. ЛСК является нейтральным соединением (рН 6,8), хорошо растворима в воде, поэтому не раздражает слизистую оболочку желудка, что значительно улучшает переносимость препарата и уменьшает число нежелательных явлений со стороны желудочно-кишечного тракта [4].
Флуифорт может применяться у детей начиная с 2-летнего возраста, для них разработаны специальные лекарственные формы – сиропы. Длительность лечения зависит от характера заболевания: 4–6 дней при остром процессе, 10–30 дней при хроническом процессе [4].
Ребенку было назначено: общая диета и обильное теплое питье, Флуифорт сироп по 5 мл 3 раза в день, 5 дней [1]. На фоне назначенной терапии уже на 2-е сутки была отмечена клиническая эффективность.
Источники литературы:
- Бронхит у детей. Клинические рекомендации РФ 2021 / Союз педиатров России, Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии, Российское респираторное общество.
- Синопальников А.И., Клячкина И.Л. Кашель: дифференциальная диагностика и дифференцированное лечение // Терапевтический архив. 2012. №8. С.95–102.
- Guizzardi F., Rodighiero S., Binelli A. et al. S-CMC-Lys-dependent stimulation of electrogenic glutathione secretion by human respiratory epithelium // J Mol Med. 2006. Vol. 84. P.97–107.
- Клячкина И.Л., Белоцерковская Ю.Г., Романовских А.Г. Мукорегуляторы в программе лечения острой респираторной вирусной инфекции // РМЖ. 2018. № 4. С. 1–6.
- Braga P.C., Allegra L., Rampoldi C. et al. Effects on rheology and clearance of bronchial mucus after short-term administration of high doses of carbocysteine-lysine to patients with chronic bronchitis // Respiration 1990. Vol. 57. P.359–368.
- Мизерницкий Ю.Л., Мельникова И.М., Батожаргалова Б.Ц. и др. Клиническая эффективность лизиновой соли карбоцистеина при острых и хронических бронхолегочных заболеваниях у детей // Вопр. практ. педиатрии. 2011. №6(5). C.69–74


 к оглавлению
к оглавлению